Ошибки
при диагностике:
-неверный
дигноз
-неверное
определение причинного зуба
ОСТРЫЙ
ОЧАГОВЫЙ ПУЛЬПИТ
—
гиперемия:кратковременная боль быстро
проходит, зондир слабобол,эод в норме
—
острый диффузый пульпит: боль острая
приступами, самопроизвольная, иррадиирует,
ухудшение общего состояния
—
хр.фиброзный пульпит: наличие боли в
прошлом, полость обычно вскрыта, эод
20-30, на рентгене щель
—
обострение хр пульпита: боль в прошлом
иррадиация, полость вскрыта, эод30-90, на
рентгене щель
ПУЛЬПИТ
ГНОЙНЫЙ К04.02=ПУЛЬПАРНЫЙ АБСЦЕСС = ОСТРЫЙ
ДИФФУЗНЫЙ
—
Острый очаговый пульпит: общее состояние
не меняется, может указать на зуб, свтлые
промежутки больше
—
обострение хр пульпита: боли в прошлом,
полость вскрыта, изменение на рентгене
щель
—
острый апик периодонтит: поывш температуры,
лу, непрерывная локализованная ноющая
боль, резкая боль при накусывании, при
перкуссии, иррадиирует, иногда иемются
гиперемия и отечность переходной
складки, боль при пальпации проекции
верхушки корня, реакция на температурные
отсутствует ЭОД 100мкА
—
невралгия тройничного нерва: резкая
приступообразная боль при приеме пищи,
разговоре, дотргивании до кожи лица, в
ночное время боль отсутствует, зубы
интктны
—
гайморит: ухудшение общего самочувствия,
температура, головная боль, затруднение
носового дыхания, выделение гноя, тяжесть
в области в.ч. пазухи при наклоне головы
—
луночковая боль после недавнего удаления
зуба, в лунке кровяной сгусток, стенки
покрыты серым налетом, пальпация десныв
области лунки болезненна
ПУЛЬПИТ
ХР К04.03=ХРОНИЧЕСКИЙ ФИБРОЗНЫЙ.
—
гиперемия глубокийкариес :кратковременная
боль, слабоболезненна, эод в норме
—
хр гангренозный пульпит: анамнез, бол
длительна, нарастает от тепловых,
глубокое зондирование,эод 40-90, на рентгене
разряжение верхушек
ПУЛЬПИТ
ХР ЯЗВЕННЫЙ (ГАНГРЕНОЗНЫЙ) К04.04
—
Хр.фиброзный пульпит: боль при смене
температур, зондир болезненно в устье,
долго проходит, эод20
—
хр.верхушеный периодонтит: отсутст
реакция от раздражителей,в анамнезе
узнать о том что были подобные случаи,
ЭОД выше 100 мкА
ПУЛЬПИТ
ХР ГИПЕРТРОФИЧЕСКИЙ К04.05
Врастание
десневого сосочка, грануляционная ткань
из периодонта через разрушенные
бифуркации в кариозную полость (зондом
проводят по внешнему краю полости и
оттесняют десневой сосочек, если
источником разрастания грануляционной
ткани является периодонт, то глубокое
зондирование безболезненно, но может
появиться сильная кровоточивость из-за
перфорации дна коронковой полости зуба;
на рентгене – разрежение костнойткани
в области бифуркации)
Острый
апикальный периодонтит:
—
гнойный пульпит: смопроизвольная боль,
ноющая, ночная, усиливается от горячего,
накусывание безболезненно, зондирование
болезненно в одной точке, боль от
температурных раздражителей, ЭОД 30-40
—
некроз пульпы:болезненность при глубоком
зондировании, боль от температурных
раздражителей, расширение периодонтальной
щели, эод 60-90
—
периапик абсцесс со свищом:длительность
заболевания, рентген, мб свищ
—
периостит: ослабление болевой реакции
и перкуссии, флюктуация, ассиметрия за
счет коллатерального отека мягких
тканей, повышение температуры
—
острый одонтогенный остеомиелит:
перкуссия болезненна в области нескольких
зубов, причинный зуб реагирует слабее,
муфтообразный отек в области нескольких
зубов, температура
—
нагноение околокорневой кисты:
длительность заболевания, наличие
обострений в анамнезе, потеря
чувствительности СО в области зуба,
выбухание АО, смещение зубов, деструкция
с четкимиконтурами
—
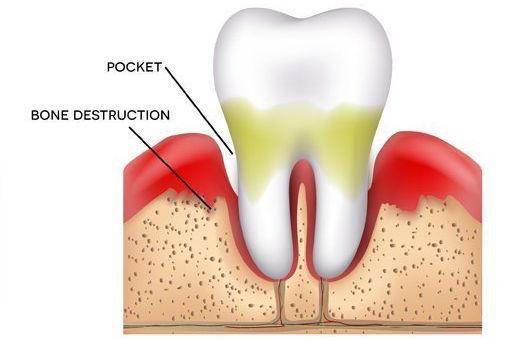
пародонтит локалтьный: пародонтальный
карман, подвижность, кровоточивость,
эод в норме, на рентгене резорбция кортик
пластинки и межзубных перегородок
—
острый однонтогенный гайморит: боль в
нескольких зубах прилежащих к пазухе,
боль в челюсти,заложенность носа,
головная боль, гноетечение из носового
хода, насморк, распирание, усиление при
наклоне, на рентгене изменения в пазухах
ХРОНИЧЕСКИЙ
АПИКАЛЬНЫЙ ПЕРИОДОНТИТ:
—
некроз пульпы: боль от горячего,
самопроизвольная, зондирование глубокое
болезненно, эод 60-90
—
глубокий кариес: реакция на температурныеесть,
быстро проходит, зондирование по стенкам
болезненно, на рентгене нет изменений,
эод в норме
—
радикулярная киста: больший размер
ПЕРИАПИК
АБСЦЕСС СО СВИЩОМ
—
хр апикальный периодонтит: по рентгену
четкие края, нет свища
—
некроз пульпы: рентегн, боль от горячего,
самопроизвольная, боль при глубоком
зондировании, эод 60-90
—
кариес дентина: реагирует на термо и
зондирование, эод норм
Гиперемия:
реагирует на термо, эод 20
ПЕРИАПИКАЛЬНЫЙ
АБСЦЕСС БЕЗ СЫИЩА
—
острый апик периодонтит: рантген
—
локальный пародонтит: должен быть
карман, подвижность зуба и кровоточивость,
из кармана экссудат, эод норм, на рентгене
– резорбция кортик пластинки межзубной
перегородки
ОШИБКИ
ПРИ ЭНДОДОНТИЕСКОМ ЛЕЧЕНИИ.
При
МА:местные и общие
При
биологическом методе: неэффективность,
ошибки в диагностике, неправильное
определение пк или пп, нарушение правил
асептики, антисептики, отсутствие
герметизации
При
витальной ампутации: перфорация дна и
стенки
При
витальной экстирпации: перфор корня,
отлом инструмента, выведение инструмента
за верхушку, аспирация инструмента,
кровотечение после экстирпации, нарушение
асептики антисептики, выведение р-ра
за верхушку, выведение материала,
неполное удаление пульпы
При
девитальных:обострение болевых симптомов
изза тугой тампонады или наложения
пасты на невскрытый рог,интоксикация
периодонта, нарушение гермитичности,недостаточное
колиество пасты, избыток пасты, неполная
девитализация
Отдаленные:
изменение цвета зуба (изза неполного
удаления пульпы или действия материалов),
выпадение пломб (неправ выбор материала,
нарушение технологии, рецедив кариеса,
нагрузка) развитие зр периодонтита
При
создании доступа: перфор коронки на ур
шейки, над- и подсневая, перфор корня,
недостат раскрытие и неполное удаление
распада+ изм цвета коронки , создание
уступа в следствии неправильного
направления бора, придание каналу
неправлильного направления, облом
инструмента, у 8ых зубоввскрытие рога
пульпы вместо устья канала, ослабление
коронки изза избыточного удаления
дентина
При
инструментальной обработке: неправильное
определение раб длинны, блокада просвета
дантинными опилками, образование
апикального расширения или уступа,
апикальная перфор стенки, избыточное
продольное расширение канала в средней
трети на внутренней кривизне корня,
продольная перфор корня, расширение
апикального отверчтия, отлом инструмента,
плохой доступ к устьям
При
ирригации: токсический периордонтит,
травма периодонто при выведениираствора
за верхушку, гипохлоридная авария,
заклинивание и облом иглы
При
пломбировании: выведение каналонаполнителя
и его облом в канале, выведение метериала
или штифта, баротравма, не внесение
герметика, токсич поражение периодонта,
неизолированы устья
21.
АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ
СТРОЕНИЯ ПЕРИОДОНТА. ФУНКЦИИ ПЕРИОДОНТА.
ВОЗРАСТНЫЕ ИЗМЕНЕНИЯ ТКАНЕЙ
ПЕРИОДОНТА.
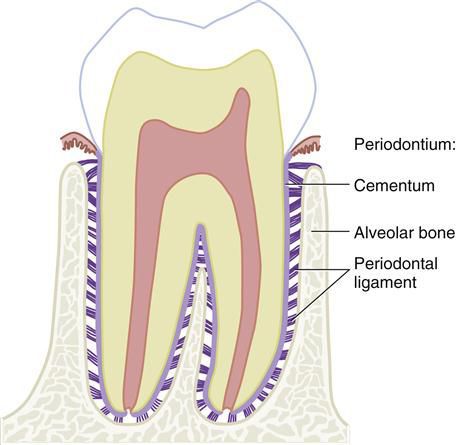
Периодонт
– сложное анатомическое образование
из плотной оформленной соединительной
ткани, расположенное между компактной
пластинкой зубной ячейки и цементом
корня зуба. Периодонтальное пространство
= 0.3мм.62%-плотная оформленная соед тк,
38%-прослойки рвст (сосуды, нервные
окончания). На нч толщина периодонта
меньше. В средней тртети шириа периодонта
сужена и расширяется к вершине. При пат
процессах и повышенной нагрузке также
расширяется.
Функции:
опроная (связки) , связывающая,
амартизирующая (распределение и
регулирование давления при жевании и
смыкании зубов), участие в прорезывании
зубов, трофическая для цемента(сосуды
и нервы, питание цемента и компактной
пластинки альвеолы), пластическая ( за
счет кл эл, цементоциты строят вторич
цемент, остеобласты образуют кость),
защитная за счет макрофагов и лейкоцитов,
репаративная за счет образования
цемента.
Развиваетсяиз
мезенхимы из наружных клеток зубного
мешочка.
Содержит
кл: фибробласты (связаны десмосомами и
образуют сеть, вырабатывают межклет
вещество и компоненты основного,
фагоцитоз), мезенхимальные клетки (около
сосудов, регенирация цемента) цеметобласты
(вдоль цемента зуба), остеобласты,
остеокласты (по поверхности альвеолярного
отростка), макрофаги, лейкоциты.
Межклеточное
вещество: колагеновые волокна толстые
(1,3,4 тип), лежат параллельными пучками,
пронизаны кровеносныйми и лимфатич
сосудами. Одним концом вплетаются в
цемент, другим – в альвеолрный отросток
кости.Высокое содержание основного
вещества:глиозаминогликаны, гликопротеины
и вода – образуют гель. Высокая
васкуляризация и иннервация.высокая
скорость обновления.
Расположение
волокон периодонта.1. волокна альвеорлярного
гребня- связывают шеечную поверхность
зуба с гребнем альвеолярной кости 2.
Горизонтальные – глубже волокон
альвеолярного гребня, у входа в
периодонтальное пространство, образуют
циркулярную связуц десны 3. Косые-
занимают средние две трети, связывают
корень с аольвеолярной костью. 4.
Апикальные-от апикальной части корня
к дну альвеолы. 5.межкорневые –в
многокорневых зубах, связывают корень
в месте бифуркации.
Кровоснабжение:
верхняя и нижняя альвеолярные а., 7-8
зубных а., супрапериостальные а.. в
направлении от периапикальной области
к десне.сосуды идут параллельно оси
корня, от них отходят капилляры образующие
сплетение вокруг корня. большая часть
крови поступает по артериолам проникающим
из альвеолярного отростка через косые
отверстия. При этом обеспечивается
питание цемента. Сосуды связаны с
пульпарными сосудами (через добавочные
корневые отверстия) – пути инфекции.
Вены направляются к костным перигородкам
но не повторяют ход артерий
Также
идут лимфатические сосуды, впадают в
подподбородочные, поднч, околоушные,
медиально заглоточные ЛУ.
Иннервация:
афферентные и эффирентные нервные
волокна, формирующие в периоднотальном
пространстве нервное сплетение. Нервные
окончания-механорецепторы и рецепторы
болевых ощущений.изза большого количества
нервных окончаний периодонт считают
рефлексогенной зоной. Афферентные:
зубной нерв и ветви нервов проникающие
в отверстия межзубной и межкорневой
костных перегородок. Наабольшее
количество в околоверхушечной области,
аименьшее – в области круговой связки
зуба.
Островки
малласе – эпителиальные остатки, образ
в периодонте в период формирования
корня зуба, представляют собой небольшие
окрыженные базальной мембраной скопления
мелкиъ эпителиальных клеток с крупными
ядрами. Разрастаясь — кист и злокачественных
опухолей. Вырабатыают бав.
Возрастные
особенности: в формирующ зубе
периодонтальная щель в два раза уже, с
возрастом становится шире изза его
утолщения
1
— до 20-40 лет – развитие и формирование
норм структуры периодонта, формирование
коллаген волокон и становление их
ориентации
2
– 25-40 лет – стабилизация периодонта,
мало изменяется
3
– старше 40 –деструктивные изменения:
разволокнение коллагеновых пучков,
утолщение периодонта, часть волокон
начинает импрегнироваться серебром в
черный цвет, подобно аргиофильным. В
большей мере деструкция волокон в
пришеечной области, в меньшей – в
волокнах соединяющи кость с цементом,
утолщаются и проникают в стенку альвеолы,
окружая остеоны. Становится меньше
малодифф фибробластов, снижается
эффективность фермент систем после 20,
а после 40 вновь усиливается как
компенсаторная реакция.
22.
ПЕРИОДОНТИТ. ЭТИОЛОГИЯ, ПАТОГЕНЕЗ,
КЛАССИФИКАЦИЯ ЗАБОЛЕВАНИЙ
ПЕРИОДОНТА.
Периодонтит
– воспаление опорно удержив аппарата
зуба.
Воспалительный процесс приводит к
деструкции костной ткани, при этом
очагдеструкции может захватывать
значительную часть альвеолярного
отростка.Нередко наблюдается образование
свилевого хода, соединяющего воспалительный
очаг с полостью рта (чаще всегов области
преддверия).
Этиология:
1.
инфекционный – негемолит стрепто,вейлонеллы,
лактобактерии, дрожжеподоб грибы,
нейсерии; аэробы ( стрептококк, нейссерии,
псевдомонады,стафило, энтерококки,
актиномицеты, клебсиелла), анаэробы
(бактероиды, кампилобактерии, порфиромонады,
вейлонеллы, фузобактерии). Устье 100%,
средняя треть (гранулирующая форма 30%,
гранулематозная – 20%, фиброзная – 19%),
верхушка (гранулир – 67%, гранулематоз
– 14%, фиброз – 8%), околоверхуш ткани
(гранулир – 100%, гранулематоз – 55%, фиброз
– 54%). Токсины и продукты распадапроникают
в периодонт через корневой канал и
десневой карман, гематогенно и лимфагенно,
с окруж тканей (остеомиелит, периостит,
гайморит). А также стираемость,
пародонтологическое лечение и проф
гигиена, эмалево дентинные трещины
Проникновение:
интрадент (через каналы) или экстаржент
(через лимфотич и кровеносные сосуды
при инф заболеван)
2
неинфекционный:
—
мех — травматический- травма, удар, ушиб,
завышение пломбы, постоянное давление
на зуб. При острой травме развивается
быстро и с кровоизлияниями, при хр травме
постепенно, хрон процесс.
—
медикаментозный – в результате
неправильно леченного пульпита или
попадании в периодонт сильнодейств хим
или лекарственных средств (машьяковистая
паста, формалин, фенол), выведение в
периодонт фосфат цемента,
резорцин-формалинововй пасты, штифтов,
аллергия на препараты (АБ, эвгенол,
гуттаперчу)
—
химческий
-токсический
-аллергический
— реакция на фенол, параформ, МА, цементы
и пломбировочные материалы
Патогенез:
попадание эндотоксинов мо в периодонт
приводит к быстрой дегрануляции
лаброцитов (источники гистамина и
гепарина), происходит активация системы
комплемента, которые образуют бав,
усиливается проницаемость сосудов. В
очаг воспаления из кровеносонго русла
мигрируют лимфоциты и макрофаги.
Развивается острый периодонтит –
накапливаются Аг котрые медленно
распространяются и этой зоны изза того
что периодонт ограничен кортикальной
пластинкой альвеолы.
Интенсивность
и степень вовлечения окружающих зуб
тканей зависит от вирулентности инфекции
и от иммунологич статуса макроорганизма.
При снижении иммунологич защитных
механизмов развивается диффузное
воспаление, распростр на тело челюсти
с формиров в тк абсцессов и флегмон.
Если иммунолог защит механизм способны
локализ воспаление у верхушки зуба, то
процесс не распростр и приостнавл,
признаков интоксикации не возникает,
развивается хр течение. При раздражении
периоднота АГ образуются АТ, образуются
ИК – реакции ГЧЗТ ( при условиях: наличие
плохо фагоцитир ИК, системы комплемента,
большое колич лейкоцитов). АТ фиксир на
поверхности тучных клетоки базофилов,
АГ связываются с АТ (иг Е), из клеток
высвоб гистамин и серотонин, повыш
прониц сосудов и расшир, миграция
лейкоцит, которые выделяют ферменты
разруш нежизнеспособ тк. Лимфоциты
выделяют лимфокины, которые разруш
клетки периодонта ( лимфотоксин, фактор
активир остеокласты – резорбция кости).
Макрофаги и нейтрофилы выделяют
коллагеназу – растворяет коллагеновые
волкна.
Классификация
—
по течению:
1.
острый: серозный, гнойный
2.
хр: фиброз, гранулир, гранулематоз или
грнулема
3.
обострение
—
МКБ 10:
04
Болезни периапикальных тканей
04.4
Острый апик п пульпароного происхождения
04.5
Хр апик п – апик гранулема
04.6
Периапик абсцесс со свищом: -0 имеющий
сообщение с вч пазухой, -1 с носовой
полостью, 2-с пр, — 3 с кожей, -9 неуточненный
04.7
периапик абсцесс без свища
04.8
Корневая киста: -0 апик и боковая, -1
остаточная, -2 воспалительная парадентальная,
-9 неуточненная
04.9
др и неуточненные болезни периапик тк
Причины и механизм развития пульпита
Воспалительный процесс в пульпе развивается из-за негативного влияния различных агрессивных факторов. Основной причиной пульпита являются разнообразные микроорганизмы, а также продукты их жизнедеятельности. Патогенная микрофлора проникает в пульпу через нелеченные кариозные полости и пародонтальные карманы. Как правило, при пульпите обнаруживается не один, а несколько возбудителей. В микробной колонии обычно преобладают стафилококки и стрептококки, грамположительные палочки и грибы.
Инфекция также может проникнуть в пародонт по мелким кровеносным сосудам, которые входят в корневой канал. Такое возможно при наличии различных инфекционно-воспалительных очагов в организме.
Предрасполагающими факторами для возникновения пульпита также являются различные физические и химические факторы. К ним относятся:
-
воздействие на зуб высоких температур;
-
попадание на пульпу веществ, оказывающих раздражающее влияние;
-
неправильное наложение постоянных пломб.
К появлению пульпита зуба также приводят различные травмы. Большинство повреждений зубов связаны с бытовыми казусами или профессиональным травматизмом. Реже травма возникает во время медицинских манипуляций, например, случайное обнажение пульпы при лечении кариозной полости.
Особенностью зубного пульпита является то, что воспалительный процесс протекает внутри замкнутой полости и ограничен от здоровых тканей твердыми стенками. Именно поэтому воспаление в пульпе быстро приводит к ее сдавлению и нарушению оттока венозной крови. Из-за нарушения нормального кровообращения страдает питание и кислородоснабжение пульпы, и поэтому она отмирает (некротизируется).
Как и во всех других типах тканей, воспаление при пульпите проходит несколько последовательных стадий: альтерация, экссудация и пролиферация. Первая фаза начинается сразу после влияния агрессивного фактора. В пульпе происходят изменения на микроскопическом уровне. В клетках нарушается обмен веществ, накапливаются продукты обмена и развивается кислородная недостаточность.
На второй стадии развития пульпита увеличивается проницаемость сосудов и нарушается кровоснабжение тканей. Из-за нехватки кислорода и питательных веществ клетки пульпы начинают погибать. Это сопровождается высвобождением ряда биологически активных веществ. Они раздражают нервные окончания пульпы зуба и приводят к появлению острых болевых ощущений. Если начать лечение на этом этапе, то перечисленные изменения носят обратимый характер. Но без лечения в пульпе начинает скапливаться всё больше продуктов гибели клеток и лейкоцитов, приводит к образованию гнойных микроочагов.
Острое воспаление может закончиться по-разному. Воспалительный процесс может привести к гнойному расплавлению пульпы и ее отмиранию. В тех случаях, когда происходит самопроизвольный выход гнойного отделяемого из зуба, заболевание переходит в хроническую форму. Наиболее благоприятным исходом острого гнойного пульпита является фиброзный. В этом случае после активного гнойного воспаления пульпа замещается клетками соединительной ткани.
Простой хронический пульпит может быть самостоятельной формой болезни. Отсутствие острого воспаления встречается при хорошем общем иммунитете, низкой патогенности микроорганизмов или выраженных защитных свойствах пульпы.
Классификация пульпита
Клиническая классификация заболевания проста и выделяет следующие формы заболевания:
-
острая – начинается внезапно и сопровождается выраженной симптоматикой;
-
хроническая – может быть как самостоятельной болезнью, так и следствием острого пульпита;
-
обострение хронической формы;
-
состояние после частичного или полного удаления пульпы на фоне перенесенного пульпита.
По распространенности острый пульпит бывает двух типов: ограниченный и диффузный. В первом случае в воспалительный процесс вовлекается только небольшой участок пульпы. Диффузный пульпит обычно распространяется на всю пульпу и является следствием ограниченного.
Хронический пульпит делится на фиброзную, гипертрофическую и гангренозную формы. Каждая из них имеет свои особенности клинического течения.
Симптомы заболевания
Клиническая картина воспаления пульпы зависит от формы и распространенности процесса. Ведущим симптомами заболевания является болевой синдром и повышенная чувствительность зуба к внешним раздражителям.
Острый пульпит
Типичным симптомом острого пульпита является внезапная появившаяся боль различной интенсивности. Она возникает спонтанно, независимо от влияния внешних факторов. Реже появление болевого синдрома связано с воздействием химических, термических или механических агентов. Для боли при остром пульпите характерно сохранение симптома даже после устранения предполагаемых внешних раздражителей.
Болевой синдром выраженно влияет на качество жизни и повседневную активность. Усиление боли по ночам практически лишает пациента сна. Дополнительными симптомами являются астения, полное отсутствие способности сконцентрироваться и выполнять бытовые или трудовые обязанности.
Характерной особенностью болевого синдрома при остром пульпите является ее диффузный характер. Даже при интенсивной боли пациенты не всегда могут указать на причинный зуб. Лишь на поздних стадиях заболевания болевые ощущения появляются при малейшем прикосновении, что и позволяет идентифицировать пораженный зуб. Возникновение боли при прикосновении свидетельствует о распространении воспалительного процесса на периодонт.
Для острого гнойного пульпита дополнительными симптомами являются усиление боли под влиянием тепловых раздражителей. При употреблении холодной пищи или прикладывании холода к челюсти уменьшается выраженность симптомов.
Хронический пульпит
Клиническое течение хронического пульпита зависит от состояния пораженного зуба (с открытой или закрытой полостью). Хронический пульпит с открытой полостью зуба чаще всего является осложнением кариеса или механической травмы зуба. При этой форме заболевания боль и другие симптомы могут полностью отсутствовать. Возникновение легкого болевого синдрома наблюдается только при стоматологических манипуляциях.
Хронический пульпит с закрытой полостью зуба встречается реже и является следствием невылеченного острого пульпита. В этом случае пациентов беспокоит тупая ноющая боль после воздействия химических, термических или механических раздражителей. Боль имеет слабую интенсивность и проходит самостоятельно после устранения влияния неблагоприятных факторов.
Для клиники хронического фиброзного пульпита характерно ощущение постоянной тяжести в пораженном зубе. Этот дискомфорт никак не влияет на общее состояние пациента и редко становится причиной обращения за медицинской помощью. Специфическим симптомом этой формы хронического пульпита является усиление боли при резкой смене температуры окружающей среды.
Самостоятельной формой хронического пульпита является гипертрофическая. Она встречается преимущественно у молодых пациентов и детей. Клинические проявления хронической гипертрофической формы — умеренная боль и выделение крови из кариозных полостей во время жевания пищи. Появление этих симптомов связано с патологическим разрастанием пульпы и ее механической травматизацией кусочками еды.
Диагностика пульпита
Первое, что нужно делать при подозрении на пульпит зуба – обратиться за квалифицированной медицинской помощью. Самостоятельное и неразумное лечение не только не облегчит состояние, но и усугубит ее. Чем раньше начинается комплексная терапия пульпита, тем благоприятнее прогноз. На ранних стадиях острый пульпит является полностью обратимым процессом и легко поддается лечению.
Клиническая картина многих стоматологических заболеваний схожа. Только врач может отличить пульпит от глубокого кариеса, периодонтита или других болезней. На первом этапе проводится беседа с пациентом с тщательным сбором жалоб. Врач уточняет характер боли, ее взаимосвязь с раздражителями, давность появления и ряд других характеристик.
Следующий этап – осмотр полости рта с помощью зеркал и проведение ряда простых исследований. К ним относятся:
-
перкуссия пораженного зуба (легкое постукивание) – позволяет выявить болезненность и ее интенсивность;
-
температурные пробы – воздействие на зуб высоких и низких температур дает дополнительные данные о восприимчивости зуба к термическому раздражению;
-
зондирование – обследование пораженных зубов с помощью тонкого стоматологического зонда и оценка состояния тканей зуба (дентина, пульпы).
Из инструментальных методов диагностики применяются рентгенография и электродиагностика. Результаты исследований позволяют достоверно подтвердить диагноз пульпита и исключить другие зубные болезни.
Лечение пульпита
В тактике лечения пульпита зубов есть два направления: биологический (консервативный) и хирургический. В первом случае все врачебные действия направлены на быстрое и полное устранение инфекционно-воспалительного процесса в пульпе, а также восстановление её нормального функционирования. Хирургический метод лечения предполагает частичное или полное удаление пульпы.
Выбор варианта лечения осуществляется индивидуально. Он зависит от клинической картины заболевания и результатов обследования пациента.
Благодаря современному развитию стоматологии и фармакологии лечить пульпит совершенно не больно. Для предупреждения и устранения неприятных ощущений во время лечебных процедур может применяться как местная анестезия, так и общий наркоз. Общее обезболивание рекомендовано тем пациентам, у которых имеется множественная аллергия на препараты для местного обезболивания (анестетики) или выраженный страх перед стоматологическими манипуляциями.
Консервативное лечение
Консервативное лечение показано на начальных стадиях острого воспаления в пульпе и при хроническом фиброзном варианте заболевания. Методы терапевтической стоматологии могут быть рекомендованы всем молодых пациентам, а также детям и подросткам, в том числе с пульпитом молочных зубов.
Дополнительными критериями для консервативного лечения пульпита зуба являются:
-
отсутствие данных за периодонтит при полном обследовании пациента;
-
продолжительность воспалительного процесса до трёх суток;
-
обнаружение кариозной полости в пределах анатомической коронки зуба.
Для медикаментозного лечения пульпита назначается комбинированная терапия. Она включает в себя антибактериальные средства, кальцийсодержащие препараты, ферменты и антиферменты, гликозаминогликаны и витамины. Комбинированная схема лечения позволяет не только уничтожить патогенные микроорганизмы, но и стимулирует регенерацию пульпы. При выраженном болевом синдроме и воспалении на фоне пульпита антибиотики назначаются в сочетании с гормональными средствами (глюкокортикостероидами). Гормоны применяют только местно и короткими курсами по 3-5 дней под строгим контролем врача.
Для того чтобы обеспечить максимальное взаимодействие лекарственных средств с воспаленной пульпой сначала проводится раскрытие кариозной полости. Для этого ротовую полость тщательно обрабатывают раствором антисептика, затем приступают непосредственно к манипуляции. После вскрытия полости зуба кариозную полость закрывают герметичной повязкой на несколько суток.
На следующем приеме пораженный зуб вновь обрабатывается с использованием антибактериальных и противовоспалительных средств. Затем врач закрывает кариозную полость специальной лечебной пастой и временной пломбой. Во время третьего посещения врач-стоматолог оценивает состояние и жизнеспособность пульпы. Завершающим этапом лечения является установка постоянной пломбы.
Хирургическое лечение
Хирургический метод лечения заключается в частичном или полном удалении воспаленной пульпы зуба. Современные методики позволяют проводить лечение пульпита за один сеанс и максимально сберечь от удаления здоровую пульпу.
Способы оперативного вмешательства разнообразны, но делятся на две большие группы: витальные и девитальные. В первом случае пульпа удаляется сразу, а во втором — удалению предшествует ее разрушение (девитализация). Для этого применяют различные средства, например, препараты мышьяка.
Основные варианты хирургических манипуляций при пульпите:
-
витальная пульпотомия – частичное иссечение участка воспаленной пульпы с последующим медикаментозным лечением и наложением пломбы;
-
витальная пульпэктомия – одновременное удаление коронковой и корневой пульпы;
-
девитальная экстирпация пульпы – омертвение пульпы с помощью мышьяковой или параформальдегидной пасты с последующим ее удалением;
-
девитальная ампутация пульпы – удаление некротизированной коронковой пульпы.
Девитальные методы чаще всего используются в случаях, когда невозможно провести витальное хирургическое вмешательство.
Цены на биологическое или хирургическое лечение пульпита во многом зависят от распространенности процесса. Цены на хирургические манипуляции выше. Стоит отметить, что стоимость лечения пульпита у врача высокой квалификации хоть и больше, но полностью исключает вероятность диагностических и тактических ошибок в лечении.
Профилактика пульпита
Профилактика любых стоматологических заболеваний, в том числе и пульпита, заключается в соблюдении ряда простых правил:
-
рациональное сбалансированное питание, богатое всеми необходимыми витаминами и минералами;
-
отказ от углеводистой пищи, особенно кондитерских изделий и сладостей;
-
тщательная чистка зубов по специальным методикам;
-
применение дополнительных средств для поддержания хорошей гигиены полости рта (флоссы, ополаскиватели для ротовой полости);
-
регулярная профессиональная чистка зубов;
-
профилактические осмотры стоматолога даже при отсутствии каких-либо жалоб;
-
устранение и лечение очагов хронической инфекции в организме.
При наличии стоматологических заболеваний необходимо во время заниматься их лечением. Современная стоматология позволяет быстро и безболезненно проводить все манипуляции, в том числе и инвазивные.
Пульпит
Пульпит – воспалительный процесс, затрагивающий мягкие ткани с сосудисто-нервными образованиями, заполняющие полость зуба. Характеризуется приступообразной прогрессирующей болью, нередко распространяющейся на всю челюсть, отдающей в ухо и висок, усиливающейся по ночам. Требует срочного лечения у стоматолога, нередко — депульпирования зуба (удаления нерва). При своевременном лечении – исход благоприятный. В противном случае может вызывать развитие периодонтита, образование околокорневой кисты зуба.
Общие сведения
Пульпитом называют воспаление пульпы зуба, причиной которого является патогенная микрофлора — в основном стрептококки и стафилококки. Основным клиническим проявлением пульпита является сильный болевой синдром. Пациенты отмечают болезненность как в состоянии покоя, так от раздражителей, при воздействии температурных раздражителей боль усиливается. Характерным признаком пульпита является зубная боль, обостряющаяся в ночное время.
Причины развития пульпита
Нелеченный кариес или некачественно пломбированные кариозные полости являются входными воротами для патогенных микроорганизмов. Продукты их жизнедеятельности и становятся основной причиной пульпита. Большую часть пульпитов вызывает гемолитический и негемолитический стрептококк, поэтому при стрептококковой ангине и наличии нелеченного кариеса, может возникнуть осложнение в виде пульпита. Стафилококки, лактобациллы и другие микроорганизмы реже становятся причиной пульпита.
Воспалительный процесс начинается с уже инфицированного участка, который находится возле кариозной полости, далее микробы и токсины проникают в корневую пульпу. Другой причиной пульпитов являются травмы зуба, в основном это отломы частей коронки, сколы эмали и переломы зуба. Реже пульпиты возникают под воздействием агрессивных температурных и химических факторов.
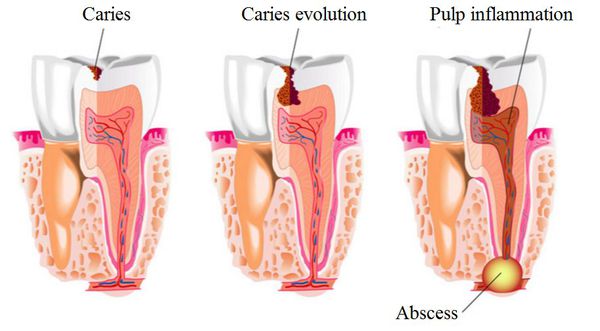
Клинические проявления пульпитов

Острый очаговый пульпит характеризуется приступообразными болями, с четкой локализацией и длительными промежутками интермиссии. Приступы боли при остром очаговом пульпите в основном кратковременные, боль наступает от воздействия температурных раздражителей. Болезненность усиливается в ночное время, что является характерным симптомом для всех пульпитов. При обследовании обнаруживается глубокая кариозная полость, дно полости во время зондирования болезненно. Электровозбудимость пульпы понижена с той стороны, в области которой локализуется очаговый пульпит.
При остром диффузном пульпите приступы боли более продолжительные, светлые промежутки незначительны. Диффузный пульпит отличается от очагового более интенсивными болями в ночное время. Болезненность усиливается в лежачем положении, боли могут иррадиировать в различные участки, в зависимости от местонахождения больного зуба. При осмотре кариозная полость глубокая с болезненностью по всему дну во время зондирования. Ответная реакция на температурные раздражители при остром диффузном пульпите резко болезненна, но в некоторых случаях холод снижает боль. Перкуссия пораженного пульпитом зуба в основном безболезненна. Электровозбудимость пульпы снижена во всех участках, в том числе и на дне кариозной полости. Именно данные электровозбудимости помогают точно установить тип острого пульпита.
Хронические пульпиты имеют менее выраженную симптоматику и стертую клиническую картину. Так при хроническом фиброзном пульпите приступы боли от различных раздражителей незначительны и непродолжительны. Во время опроса пациента выясняется, что зуб болел ранее, а симптоматика болей соответствовала острому пульпиту. При хроническом пульпите самопроизвольные боли случаются редко, в основном из-за нарушения оттока экссудата. Реакция на холод замедленна, иногда наблюдается болезненность при резкой смене температуры окружающей среды.
Зондирование дна кариозной полости подтверждает наличие сообщения между кариозной полостью и полостью зуба. Электровозбудимость зуба с хроническим фиброзным пульпитом снижена, а рентгенологический снимок подтверждает разрежение костной ткани у верхушки корня.
Хронический гангренозный пульпит клинически проявляется болями в зубе во время приема горячей пищи или при воздействии других температурных раздражителей. Пациенты с гангренозным пульпитом предъявляют жалобы на редкие самопроизвольные боли и на неприятный гнилостный запах изо рта. В анамнезе имеются жалобы на острые боли приступообразного характера с иррадиацией по ходу тройничного нерва. Во время осмотра зуба с хроническим гангренозным пульпитом обнаруживается, что кариозная полость широко сообщается с полостью зуба. Зондирование кариозной полости болезненно на всей глубине как коронковой, так и корневой пульпы. Глубина поражения определяется степенью распространенности гангренозного пульпита и, чем глубже поражения при гангренозном пульпите, тем ниже степень электровозбудимости пульпы. В половине случаях при гангренозном пульпите на рентгенологических снимках определяются деструктивные изменения околоверхушечной ткани, степень выраженности деструкций зависит от глубины пульпита.
При хроническом гипертрофическом пульпите субъективные ощущения практически отсутствуют. Пациенты предъявляют жалобы на кровоточивость разросшейся ткани пульпы и на незначительные болевые ощущения во время приема пищи. В анамнезе имеются жалобы на острую приступообразную боль, которая характерна для очагового или диффузного пульпита. При осмотре пораженного гипертрофическим пульпитом зуба хорошо видно, что коронка зуба разрушена, а из кариозной полости выбухает гипертрофически измененная пульпа. Поверхностное зондирование почти безболезненно, при глубоком зондировании боль усиливается. Периапикальная щель на рентгенологическом снимке без изменений.

Нелеченный пульпит может привести к некрозу пульпы, распространению воспалительного процесса на околоверхушечные ткани и развитию периодонтита.
Диагностика пульпита
Пульпит диагностируют на основании субъективных жалоб и инструментального осмотра стоматолога. Во время инструментального осмотра выявляется кариозная полость с размягченным дентином, болезненная реакция пораженного зуба на изменение температуры. Перкуссия при пульпите почти всегда безболезненна. Резкая болезненность наблюдается в месте, где кариозная полость максимально контактирует с пульпой. Данные электровозбудимости (электроодонтодиагностика) и рентгенологические исследования позволяют уточнить характер и глубину пульпита.
Лечение пульпита
Цель лечения пульпита — восстановить функциональность зуба, поэтому основным методом терапии является консервативный или биологический. Он применяется, когда воспалительные явления при пульпите обратимы, при травматическом пульпите или при случайном вскрытии полости зуба. Технология лечения пульпита та же, что и при лечении кариозной болезни, но медикаментозной обработке и дезинфекции полости зуба уделяют больше внимания. Для обработки используют антибиотики, антисептики и протеолитические ферменты.
Основным этапом лечения пульпита является наложение лечебных противовоспалительных и регенерирующих паст на дно полости, полость закрывают на 5-6 дней и далее при отсутствии жалоб пломбируют. После проведенного лечения рекомендуется уделять больше внимания уходу за полостью рта и своевременно лечить кариес зубов.
Пульпит — лечение в Москве
- Главная
- Статьи
- Ошибки при диагностике пульпита
Ошибки при диагностике пульпита
Количество просмотров:
Просмотры:
914
Последнее обновление:
11 сентября 2021
Время прочтения:
3 минуты
При лечении пульпита одной из главных составляющих успешной терапии является правильная постановка диагноза и точное определение формы заболевания. Однако в ряде случаев могут возникать ошибки при диагностике пульпита, которые неизбежно сказываются на качестве и успешности лечения. Достаточно часто такие ошибки возникают при пульпите молочного зуба из-за невозможности собрать точный анамнез (ребенок плохо идет на контакт или еще не умеет четко обозначить свои ощущения, перед визитом к врачу родители дали ему обезболивающее и симптомы смазаны и пр.).
Как различить острый и хронический пульпит?
Основными формами воспалительного процесса пульпы являются острая и хроническая, причем каждая форма имеет собственную симптоматическую картину. Признаки пульпита в острой форме:
- Острые длительные приступы боли, возникающие произвольно (независимо от наличия раздражителя).
- Периоды утихания боли, преимущественно в дневное и утреннее время.
- Усиление болевых ощущений ночью и во время приемов пищи.
Хронический пульпит симптомы имеет несколько другие:
- Возникновение болей, зачастую слабо выраженных, только в периоды обострения.
- Реакция на пищевые и температурные раздражители, которая проходит спустя несколько минут после устранения раздражителя.
- Постепенное изменение цвета зуба — заметное потемнение или характерная «синева».
Конечно, на основании только клинических проявлений диагноз не ставится, врач обязательно использует инструментальные методы диагностики: зондирование, рентгеновский снимок, электроодонтометрия.
Дифференциальная диагностика и ее возможные ошибки
Воспаление пульпы может быть следующих видов:
- Острый очаговый пульпит. Определить больной зуб достаточно просто, поскольку воспаление ограничивается определенным очагом.
- Острый диффузный пульпит. При этой форме часто невозможно точно установить, какой именно зуб болит, поскольку боль иррадиирует по нервным волокнам и соседние зубы могут болеть даже сильнее, чем пораженный.
- Острый гнойный пульпит. Развивается обычно на фоне диффузного, характеризуется образованием и скоплением гноя в тканях.
- Хронический фиброзный. Часто этот вид протекает почти бессимптомно, приводит к постепенной дистрофии клеток пульпы.
- Хронический гангренозный пульпит. Отличается сильными болями, возникающими независимо от раздражителя, даже при закрытой пульповой камере. При этом зондирование зачастую безболезненное.
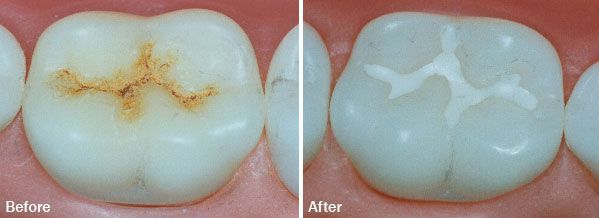
- Хронический гипертрофический пульпит. Является, как правило, осложнением фиброзной формы пульпита. Наблюдается при сильном разрушении коронки зуба, что создает условия для разрастания тканей пульпы, которые часто кровоточат.
- Конкрементозный пульпит. Воспалительный процесс, при котором участки пульпы замещаются дентином или петрификатами (конкрементами). По симптомам похож на обострение хронического заболевания.
Хронические формы воспаления диагностировать сложнее, поэтому ошибки в данном случае допускаются чаще. Как правило, ошибки при диагностике возникают по причине неправильного или неполного сбора анамнеза, неверной оценки характера и локализации болей, а также при проведении осмотра на фоне приема пациентом обезболивающих препаратов.
В центре имплантации и ортодонтии «Зууб» есть все необходимое лечебно-диагностическое оборудование, позволяющее провести точную диагностику и составить адекватный план лечения. Грамотные специалисты с многолетним опытом работы выявят истинный характер и форму заболевания и помогут пациенту справиться с ним оптимальным методом.
ЗАПИСАТЬСЯ НА КОНСУЛЬТАЦИЮ
Была ли полезна данная статья?
Поделитесь статьей с друзьями!
Дата публикации 5 октября 2018Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Пульпит — это процесс воспаления пульпы зуба.
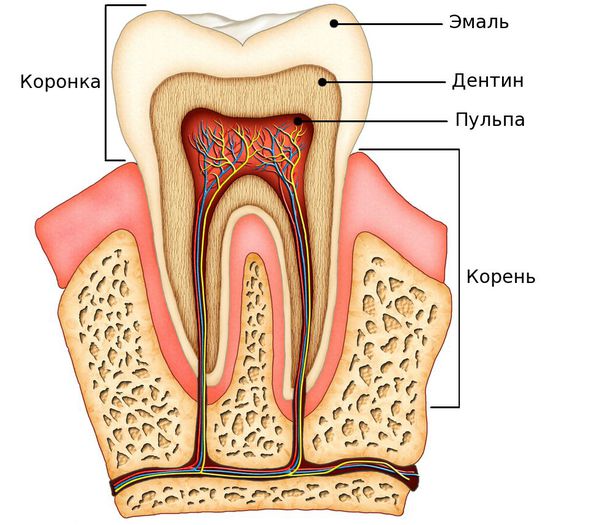
Пульпа — это соединительная ткань, рыхлая и волокнистая по своей структуре. Она включает в себя большой объём нервов и различных сосудов, которые помогают обеспечивать жизненные функции зуба.[1]
Коронковая часть зубов снаружи покрыта эмалью, которая является самой прочной тканью в нашем организме. Далее находится дентин, а под ним располагается микрополость, заполненная пульпой. Она разделяется на коронковую (располагается в коронковой части зуба) и корневую[2] (содержится в корневых каналах).
Пульпит является достаточно распространённым заболеванием и составляет примерно 20-25% от всех болезней полости рта.
Существует ряд причин, обуславливающих появление пульпита.
Первое место занимают микроорганизмы. Они могут проникнуть через невылеченную кариозную полость или некачественно прилегающую пломбу, а также из пародонтальных карманов и гематогенным способом. Несмотря на то, что пульпа может быть покрыта достаточным слоем интактного дентина, могут иметься признаки воспаления.
Если кариес развивается медленно и его лечение происходит своевременно, пульпа не успевает вовлечься в воспалительный процесс. Но если течение кариеса проходит активно и не лечится долгое время, данный процесс неизбежен.[3]
Это происходит из-за проницаемости дентинных канальцев для микроорганизмов и токсинов.[4]
Инфекция может перейти в пульпу через артерии, так как имеется сообщение с корневыми каналами. Такой путь называется гематогенным. Это может происходить, например, при таких заболеваниях, как грипп и прочие болезни.
Инфицирование пульпы может случаться и в здоровых зубах из-за перехода микроорганизмов ретроградным путём (через верхушечные отверстия) из расположенных рядом очагов инфекций. Также бактерии могут попадать в пульпу пародонтальным путём, то есть через пародонтальные карманы при обострившихся заболеваниях пародонта.
Второе место занимают ятрогенные факторы (связанные с лечением).[3]
На стоматологическом приёме присутствуют различные манипуляции, которые могут послужить изменению состояния пульпы. К ним относятся:
- излишний нагрев пульпы в течение препарирования;
- пересушивание тканей зуба;
- раздражительное воздействие пломбировочных материалов и лекарственных средств;
- слишком сильное давление (например при снятии оттисков или препарировании).
Следующей причиной является травма. Она разделяется на острую (откол части зуба с обнажением пульпы, перелом корня зуба и прочие) и хроническую[1] (патологическая стираемость зубов, а также если при лечение кариеса пломба завышена и не введена в прикус).
Также существует идиопатический фактор, при котором воспаление пульпы происходит из-за различных, но непонятных причин.[5]
Бывает ли пульпит молочного зуба
Пульпит бывает и у взрослых, и у детей. У детей процесс перехода от кариеса к пульпиту протекает очень быстро ввиду физиологических особенностей.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы пульпита зуба
Симптомы воспаления пульпы могут проявляться совершенно по-разному, в зависимости от вида пульпита.
Самый часто встречаемый симптом — это боль, которая возникает самопроизвольно, часто в ночное время суток, а также от температурных раздражителей, и не проходит сразу после их устранения.[6] При гнойном процессе болевое ощущение усиливается от горячего и ненадолго успокаивается от холодного.[3] Боль способна иррадиировать в височную область, ухо и рядом стоящие интактные зубы.
При хронических формах пульпит может протекать бессимптомно. Однако пациент может отмечать, что ранее он всё же испытывал болевые ощущения ноющего характера, но через какое-то время они успокоились. Стоит учитывать, что бессимптомный хронический пульпит может быстро перейти в стадию обострения.[7]
Пациенты могут также жаловаться на наличие глубокой кариозной полости и болезненных ощущениях при попадании пищи в полость.
Следует помнить, что у детей процесс перехода от кариеса к пульпиту протекает очень быстро ввиду физиологических особенностей.
Патогенез пульпита зуба
Пульпа — мощнейшая противомикробная преграда. В нормальных условиях в ней происходит мобилизация защитных элементов. Они устраняют патологические процессы на ранних стадиях.
Что вызывает обострение пульпита
Защитные силы пульпы могут ослабляться и истощаться, и если в это время на неё воздействуют микроорганизмы, происходит развитие воспалительной реакции.
Процесс воспаления в пульпе происходит по стандартным закономерностям. При воздействии повреждающего фактора начинаются тяжёлые гистохимические реакции.
Первая стадия называется альтерация. В этот период происходит повреждение субклеточных структур, ухудшаются окислительно-восстановительные процессы. Далее начинается непродолжительное сужение стенок артериол, а потом их расширение. Вместе с этим расширяются венулы и капилляры, усиливается кровоток, сгущается кровь. В связи с этим начинается гипоксия тканей (недостаток кислорода), нарушается система микроциркуляции.
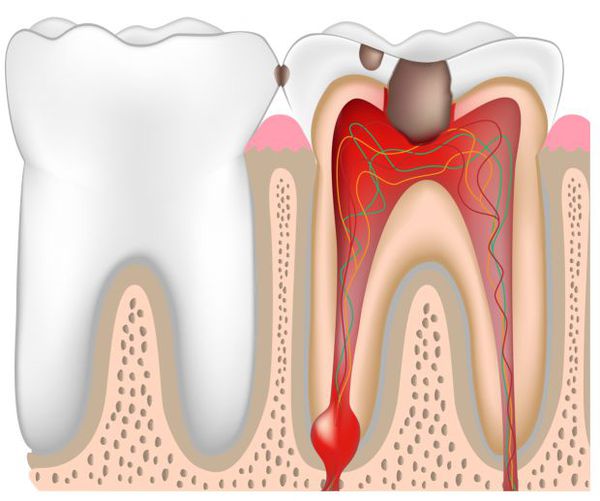
Следующая стадия — стадия экссудации. Отёк увеличивается, возникает экссудат: сначала серозный, но он очень быстро может перейти в гнойный. Происходит абсцесс пульпы. Он может вскрыться в кариозную полость, и тогда процесс становится хроническим.
Острый процесс заканчивается регенераций, некрозом или переходом в хроническую форму. Далее участок поражённой пульпы претерпевает фиброзное перерождение — это стадия пролиферации.
Классификация и стадии развития пульпита зуба
Существуют многочисленные вариации классификаций данного заболевания. Сюда относятся и классификация по Гофунгу Е.М., по Платоновой Е.Е., а также классификация ММСИ (Московского медицинского стоматологического института). Но в настоящее время основной используемой является Международная классификация стоматологических болезней МКБ-10. В ней освещены все известные варианты предполагаемых изменений и клинических проявлений.
Гиперемия пульпы является самой легко протекающей формой воспаления пульпы. Пациенты обычно отмечают боли от температурных или сладких раздражителей, которые могут держаться в течение 1-15 минут после их ликвидации. Также отмечаются молниеносные непродолжительные спонтанные боли.[8]
Острый пульпит
Острые формы пульпита включают в себя:
- серозный ограниченный;
- серозный диффузный;
- серозно-гнойный очаговый.
Боль при таких формах возникает без внешнего воздействия, преимущественно ночью, имеет приступообразный стреляющий характер, но обычно пациент в состоянии указать на болезненный зуб. Имеется кариозная полость, выстланная мягким инфицированным дентином, после препарирования которого выявляется одна-две болезненные точки ближе к рогу пульпы. Полость зуба обычно не вскрыта.
Гнойный пульпит
Гнойный пульпит — одна из самых тяжёлых форм пульпита. Для неё характерно внезапно появившаяся нестерпимая иррадиирующая (пульсирующая) боль, особенно по ночам. Болевые ощущения очень сильные, что пациент не может указать на причинный зуб. Боль чаще всего появляется от воздействия горячего, холодовой раздражитель может ненадолго снизить её. Ухудшается общее самочувствие, пациент теряет трудоспособность. При осмотре обнаруживается полость, которая легко вскрывается.
Хронический пульпит
Хронические формы имеют бессимптомный характер, иногда наблюдается ноющая боль или дискомфорт при приёме твёрдой пищи. Ещё может появляться боль от температурных раздражителях, но, в противовес кариесу, после их ликвидации она какое-то время сохраняется. Полость зуба при этом может быть закрыта или сообщаться с кариозной полостью.
При хроническом гипертрофическом пульпите возможно наличие болей ноющего характера, временами только кровоточивость на фоне полного отсутствия болей. Чаще они возникают при употреблении твёрдой пищи. В ходе осмотра устанавливается, что разрушение зуба значительное, полость зуба вскрыта, а из кариозной полости выбухает полип (грануляционная ткань).
Дентикли пульпы обычно появляются безболезненно, без проявления каких-либо симптомов, и врач обнаруживает их в процессе депульпирования зуба.[8]
Осложнения пульпита зуба
Что может произойти если не лечить пульпит
При несвоевременном лечении пульпита или его отсутствии может возникнуть воспаление тканей периодонта. В таком случае развивается периодонтит, который впоследствии может стать причиной периостита, остеомиелита и других опасных воспалительных заболеваний.
Осложнения возможны также во время лечения пульпита. Из-за сложного анатомического строения корневых каналов могут возникнуть случаи поломки инструментов внутри них. Довольно часто их удаётся извлечь. Также может произойти перфорация дна полости зуба или его стенок. Наиболее часто это происходит по причине слишком сильной деминерализации тканей зуба. В этих случаях отверстие закрывается специальными материалами, но иногда итогом таких повреждений может стать удаление зуба.
Неправильно поставленный диагноз и, как следствие, неправильно выбранный метод лечения (например, несоблюдение времени постановки мышьяковистой пасты и прочее), а также выведение пломбировочного материала за верхушку апекса (верхняя часть зубного корня) могут привести к развитию периодонтита.
Диагностика пульпита зуба
Чтобы провести дифференциальную диагностику и поставить диагноз правильно, врач-терапевт обычно выполняет следующие манипуляции:
- Опрос. Выясняют анамнез заболевания: нужно установить характер боли (ноющие, постоянные, иррадиирующие, в ночное время), взаимосвязь с раздражителями (сохраняются после их устранения, возникают самопроизвольно), длительность и давность возникновения.
- Осмотр. Врач обращает внимание на общее состояние пациента, на наличие полости в причинном зубе, цвет, блеск эмали коронки зуба[9], наличие пломбы и состояние десны.
- Зондирование. С помощью зонда оценивается состояние твёрдых тканей зуба, если имеется полость — насколько размягчён дентин, вскрыта ли полость зуба, есть ли боль при зондировании. Также оценивается глубина пародонтальных карманов, качество прилегания пломбы, если ранее на этом зубе проводилось лечение.
- Перкуссия. При хронических формах перкуссия чаще безболезненная, при острых формах может вызывать боль.
- Реакция на температурные раздражители. При пульпите причинный зуб реагирует на холодное и горячее, боль также сохраняется после удаления раздражителя.
- Метод ЭОД (электроодонтодиагностика). С помощью специального аппарата измеряется электровозбудимость пульпы.[8] При пульпите показатели варьируются в пределах 18-60 мкА.
- Рентгенография. На рентгеновском снимке можно увидеть наличие скрытой кариозной полости, её сообщение с полостью зуба, качество прилегания пломбы. В некоторых случаях при пульпите можно наблюдать расширение периодонтальной щели в области корней зубов.
Как отличить пульпит от других заболеваний
Дифференциальную диагностику пульпита следует проводить с такими заболеваниями, как глубокий кариес, хронический периодонтит, невралгия тройничного нерва, гайморит, гнойный отит.
Дифференцирование с кариесом. При глубоком кариесе будут превалировать кратковременные реакции на раздражители, проходящие после их устранения, ночные боли отсутствуют.
Дифференцирование с периодонтитом. При обострении хронического периодонтита боли ноющие, постоянные, усиливающиеся при накусывании на зуб. Хронические формы также предполагают наличие свищевого хода и рентгенологические изменения — очаги разрушения костной ткани.
Дифференцирование с невралгией тройничного нерва. Для невралгии тройничного нерва характерны кратковременные «жгучие» боли при прикосновении к определённым участкам, ночные боли отсутствуют.
При гайморите и гнойном отите возникает сильная общая интоксикация организма, повышается температура, отделяемое гнойного или серозного характера, боли усиливаются при наклоне головы. Отиту также свойственны болевые ощущения при надавливании в области козелка уха.
Также симптомы, похожие на пульпит, могут быть при разрастании сосочка десневого края. Дифференциальную диагностику в таком случае проводят с помощью зондирования.
Лечение пульпита зуба
Что можно сделать при боли до посещения врача
При обнаружении симптомов пульпита лучше всего сразу обратиться к врачу. Если такой возможности нет, возможно применение противовоспалительных или обезболивающих препаратов, однако стоит помнить, что это, скорее, симптоматическое лечение, которое поможет устранить боль на какое-то время, однако причину появления пульпита и полностью излечение от него не осуществит.
Этапы лечения пульпита
Существует несколько видов лечения воспаления пульпы. В зависимости от формы пульпита выбирается один из методов. Они делятся на две большие группы:
- сохранение жизнеспособности пульпы;
- удаление пульпы.
Сохранение жизнеспособности пульпы может быть полным и частичным.
1. Консервативное лечение пульпита. Метод полного сохранения пульпы именуется биологическим. Он имеет следующие показания:
- острый частичный пульпит;
- случайное вскрытие полости зуба, т.е. при обратимых видах пульпита.
Он позволяет устранить воспалительный процесс в пульпе, способствует дентинообразованию, сохраняя преграду для бактерий.[1] Биологический метод чаще всего выбирается в молодом возрасте (до 29 лет), при показаниях электроодонтодиагностики до 25 мкА и отсутствии на рентгенограмме патологий.
При первом приёме под анестезией проводится механическая (препарирование, удаления мягкого инфицированного дентина) и медикаментозная обработка кариозной полости различными антисептиками, такими как хлоргексидин, йодинол и другими. Далее полость обезжиривается, и на дно кладётся лечебная прокладка, в составе которой содержится гидроокись кальция (Dycal, Biolife, Lica, Biopulp и т.д.) под временную повязку.[2] Через 5-7 дней назначают повторный приём. Если пациента ничего не беспокоит, временную повязку заменяют на постоянную пломбу. Рекомендуется проводить электроодонтодиагностику и осмотр через один месяц, полгода года и одни год. Показатели обычно восстанавливаются до 2-12 мкА.[1]
2. Метод частичного сохранения пульпы — это витальная ампутация. Данный вид лечения можно применять в следующих случаях:
- острый очаговый пульпит;
- хронический пульпит с показателями электроодонтодиагностики до 40 мкА;
- зубы с несформированной корневой системой.
Такой метод ампутации проводится в многокорневых зубах, в них есть значительное разделение на корневую и коронковую пульпу. Также важно, чтобы ткани периодонта и пародонта были интактны (не вовлечены в процесс).
Суть данной методики заключается в иссечении только коронковой части пульпы в виду возможностей пульпы к регенеративной деятельности. Проводится местная анестезия, препарируется кариозная полость, полностью убирается мягкий дентин. Далее полость обрабатывают антисептическими и противовоспалительными растворами. Полость зуба вскрывается стерильным бором и раскрывается так, чтобы после удаления коронковой пульпы было точно выявлены устья корневых каналов.
Ампутацию пульпы производят экскаватором. В процессе ампутации полость также орошают противовоспалительными препаратами. Чтобы остановить кровотечение, можно использовать раствор перекиси водорода, также возможна коагуляция. Далее накладывают лечебную пасту (идентичную той, которая используется в биологическом методе), прокладку из стеклоиономерного цемента и временную повязку. Если жалобы у пациента отсутствуют, примерно через неделю ставят постоянную пломбу.
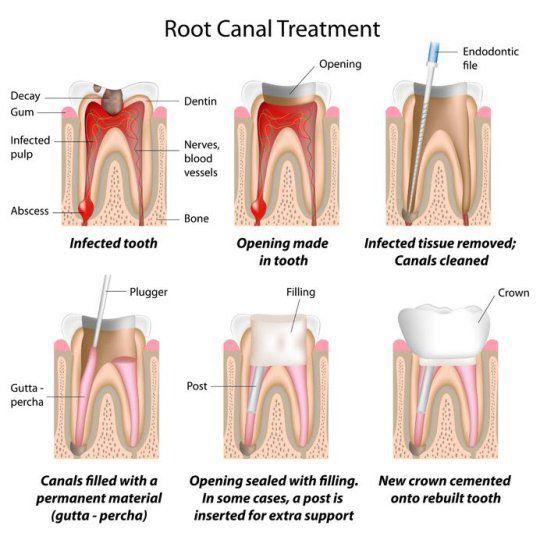
Методы полного удаления пульпы делятся на витальную и девитальную экстирпацию (удаление).
1.Витальная экстирпация (пульпэктомия) — это оперативное удаление всей пульпы. Данный метод лечения подходит для всех видов пульпита.
Эндодонтическое лечение начинают с обезболивания, затем кариозная полость препарируется. Далее производится удаление коронковой пульпы. Устья корневых каналов расширяются с помощью специальных инструментов, им придается форма конуса[2], и выполняется экстирпация пульпы из каналов. Далее начинается механическая и медикаментозная обработка корневых каналов. Главная цель инструментальной обработки — это удаление остатков пульпы, продуктов распада и инфицированных тканей со стенок канала, его расширение для качественной ирригации и последующей обтурации (закрытия). Для ирригации корневого канала первым и главным раствором является гипохлорид Na[6] в разных концентрациях. Также отдают предпочтения хлоргексидину, перекиси водорода и другим растворам. Для качественной обработки корневых каналов также используется ультразвуковое нагнетание вышеперечисленных растворов. При инструментальной обработке пользуются различными эндодонтическими инструментами (Н-файлы, К-файлы, MTWO, Reciproc, Wave One и прочими).
При определённых формах пульпита данные этапы завершают временной обтурацией корневого канала противовоспалительными пастами с антибиотиком (пульпосептин, септомиксин) и ставят временную повязку на один-два дня. В других случаях лечение проводится за один приём. После ирригации корневых каналов, они полностью высушиваются.
Завершающий этап эндодонтического лечения — это постоянная обтурация корневых каналов.[10] Для этого применяются разные пломбировочные материалы. Среди их большого разнообразия есть следующие варианты:
- пасты, содержащие оксид цинка и эвгенола («Эндометазон», «Биодент»);[11]
- пасты, содержащие антисептики и противовоспалительные вещества («Крезодент», «Foredent»);
- материалы, в основе которых лежат эпоксидные смолы («АН-26», «АН Plus», «Toseal») и другие.
Также для обтурации используют гуттаперчевые штифты. После обтурации необходимо провести контрольную рентгенограмму[12], чтобы убедиться, что корневые каналы обтурированы на всей протяжении до апикального отверстия.
При сильном разрушении зуба показано укрепление его штифтами. Далее происходит процедура восстановления коронковой части зуба.
2. Девитальная экстирпация зуба. Суть этого метода состоит в некротизации пульпы перед её удалением. Этот метод показан в случае, когда пульпит невозможно вылечить другими способами в виду ряда причин[13] (аллергия на местные анестетики и других).
Лечение проводится за два приёма. При первом посещении удаляются мягкие инфицированные ткани в кариозной полости, вскрывается полость зуба, и на вскрытую точку накладывается паста для некротизации пульпы (она может быть мышьяковистой или безмышьяковистой). Далее полость закрывают временной повязкой и назначают следующий приём через 1-7 дней (в зависимости от выбора пасты). В последующий приём убирают временную пломбу, раскрывают полость зуба, проводят иссечение корневой пульпы, удаляют коронковую пульпу. Далее проводится лечение, идентичное витальной экстирпации (медикаментозная и механическая обработка, а также обтурация).
Почему болит депульпированный зуб и как снять боль
После лечения пульпита можно столкнуться с болевыми реакциями. Боль может возникать из-за выведения пломбировочного материала за верхушку корневого канала, при аллергических реакциях на пломбировочный материал и при некачественной обработке корневых каналов.
Некачественное лечение пульпита чаще всего приводит к таким заболеваниям как периодонтит (воспаление периодонта зуба – тканей вокруг зуба) и периостит (воспаление надкостницы). Также встречаются случаи перфорации корня или отлома инструментов в корневых каналах, иногда подобные ситуации приводят к удалению зуба. При появлении боли следует обратиться к стоматологу.
Можно ли вылечить пульпит народными средствами
Народные методы лечения пульпита в домашних условиях без назначений врача могут быть опасными.
Особенности лечения пульпита у детей
Методы лечения пульпита у детей и взрослых отличаются, так как анатомия молочных и постоянных зубов разная.
Прогноз. Профилактика
При своевременном обращении и лечении воспалений пульпы прогноз благоприятный. Запущенный пульпит может стать причиной некроза пульпы, привести к заболеваниям периодонта и серьёзным последствиям. Поэтому важно незамедлительно обращаться к стоматологу при возникновении первых же симптомов заболевания.
Для профилактики пульпита рекомендуется посещение стоматолога два раза в год, санирование полости рта (качественное лечение кариесов, некариозных поражений зубов, заболеваний пародонта), соблюдение правил гигиены полости рта:
- тщательная чистка зубов не менее двух раз в день;
- полоскание полости рта или использование жевательной резинки после приёма пищи;
- использование зубной нити и жидкости для полоскания ротовой полости;
- замена зубной щётки каждый 3-4 месяца.
Возможна герметизация фиссур (естественных углублений жевательных зубов) для предотвращения появления в них кариеса.